Latar Belakang
Kasus gigitan ular
temasuk kasus kegawatan yang sering dijumpai di Unit Gawat Darurat terutama
banyak dialami oleh negara di daerah tropis dan subtropis dimana pekerjaan
utamanya adalah agrikultural.
Sebagai data
perbandingan, diperkirakan sekitar 5 juta kasus gigitan ular terjadi di seluruh
dunia setiap tahunnya. Berdasarkan survey yang telah dilakukan terhadap 10% dari
wilayah Bangladesh pada tahun 1988 sampai 1989 didapatkan 764 gigitan ular
dengan 168 kematian dalam satu tahun. Di
India didapatkan
200.000 gigitan per tahunnya
dengan 15.000 sampai 20.000 kematian pertahunnya. Myanmar dilaporkan
pada tahun 1991 didapatkan 14.000 pasien gigitan ular dengan 1.000 kematian.
Daerah di Indonesia yang mayoritas merupakan area persawahan,
savanna, hutan, perkebunan, dan rawa merupakan habitat yang ideal untuk ular. Tidak
ada data yang jelas tentang kasus gigitan ular di Indonesia karena kurangnya
administrasi
yang baik,
hal ini
juga disebabkan
oleh karena kebanyakan
korban gigitan
ular hanya dirawat menggunakan obat
tradisional. yang dibawa ke pengobatan tradisional
bukan ke pelayanan medis. Data yang saat ini terkumpul, terhimpun data selama tahun 2007
didapatkan bahwa telah terjadi 12.739 kasus dan dua puluh kasus korban
meninggal dunia karena gigitan ular berbisa.
Kesakitan
dan
kematian
gigitan
ular bergantung
pada macam spesies,
keadaan dapat
mematikan
(fatal) dan dosis kematian dari
jumlah racun
yang masuk
tubuh. Gigitan ular dapat menyebabkan
kematian maupun cacat kronis pada banyak populasi usia produktif terutama pada
populasi di mana mereka terlibat aktif dalam pekerjaan bidang pertanian dan
perkebunan. Gigitan ular dapat
menjadi keadaan yang mengancam jiwa jika tidak ditangani dengan benar. Korban
dapat mengalami reaksi yang ekstrim terhadap racun (bisa ular) dan hanya dalam
hitungan menit saja, dapat menyebabkan kematian.
Makalah ini dibuat
untuk membuka wawasan pembaca bahwa kasus gigitan ular adalah kasus kegawatan yang dipengaruhi lingkungan, pekerjaan
dan iklim baik di daerah
pedesaan dan daerah perkotaan di banyak negara Asia Region Tenggara dan merupakan masalah medis yang
memiliki implikasi penting untuk gizi dan ekonomi dari negara di mana kasus gigitan ular banyak
terjadi yang memerlukan penanganan yang tepat dan komprehensif sehingga dapat
meminimalisir tingkat kematian dan kecacatan pada setiap kasus gigitan ular.
Definisi
Gigitan ular adalah cedera yang disebabkan oleh gigitan dari ular baik
ular berbisa ataupun tidak berbisa. Akibat
dari gigitan ular tersebut dapat menyebabkan kondisi medis yang bervariasi,
yaitu:
a. Kerusakan jaringan secara umum,
akibat dari taring ular
b. Perdarahan serius bila melukai pembuluh
darah besar
c. Infeksi akibat bakteri sekunder atau
patogen lainnya dan peradangan
d. Pada gigitan ular berbisa, gigitan
dapat menyebabkan envenomisasi
Jenis ular dan identifikasi
Tidak semua spesies ular memiliki bisa sehingga
pada kasus gigitan ular perlu dibedakan atas gigitan ular berbisa atau gigitan
ular tidak berbisa.
Ular berbisa yang bermakna medis memiliki sepasang gigi yang
melebar, yaitu taring, pada bagian depan dari rahang atasnya. Taring-taring ini
mengandung saluran bisa (seperti jarum hipodermik) atau alur, dimana bisa dapat
dimasukkan jauh ke dalam jaringan dari korban. Selain melalui taring, bisa
dapat juga disemburkan seperti pada ular kobra yang meludah dapat memeras
bisanya keluar dari ujung taringnya dan membentuk semprotan yang diarahkan pada
mata korban. Efek toksik bisa ular pada saat menggigit mangsanya tergantung
pada spesies, ukuranular, jenis kelamin, usia, dan efisiensi mekanik gigitan
(apakah hanya satu atau kedua taring menusuk kulit), serta banyaknya serangan
yang terjadi.
Dari ribuan jenis ular yang diketahui hanya sedikit sekali
yang berbisa, dan dari golongan ini hanya beberapa yang berbahaya bagi manusia.
Di seluruh dunia dikenal lebih dari 2000 spesies ular, namun jenis yang berbisa
hanya sekitar 250 spesies. Berdasarkan morfologi gigi taringnya, ular dapat
diklasifikasikan ke dalam 4 familli utama yaitu:
1. Familli Colubridae, kebanyakan
ular berbisa masuk dalam
famili ini, misalnya ular pohon, ular sapi (Zaocys carinatus), ular tali (Dendrelaphis
pictus), ular tikus atau ular jali (Ptyas korros), dan ular serasah
(Sibynophis geminatus). Pada umumnya bisa yang dihasilkannya bersifat
lemah.
2. Famili Elapidae memiliki
taring pendek dan tegak permanen misalnya ular cabai (Maticora
intestinalis), ular weling (Bungarus candidus), ular sendok (Naja
sumatrana), dan ular king kobra (Ophiophagus hannah), ular welang, ular anang dan ular
cabai.
3. Familli Crotalidae/ Viperidae memiliki taring panjang yang secara normal dapat
dilipat ke bagian rahang atas, tetapi dapat ditegakkan bila sedang menyerang
mangsanya. Ada
dua subfamili pada Viperidae, yaitu Viperinae dan Crotalinae.
Crotalinae memiliki organ untuk mendeteksi mangsa berdarah panas (pit organ),
yang terletak di antara lubang hidung dan mata.misalnya adalah ular
bandotan (Vipera russelli), ular tanah (Calloselasma rhodostoma),
dan ular bangkai laut (Trimeresurus albolabris), ular hijau dan ular bandotan puspo.
4. Familli Hydrophidae, misalnya ular laut.
Ketiga family ular
berbisa yang disebutkan terakhir ini memiliki jenis bisa kuat yang terdapat di
Indonesia.
Ular tidak berbisa dapat tampak menyerupai ular berbisa.
Namun, beberapa ular berbisa dapat dikenali melalui ukuran, bentuk, warna, kebiasaan
dan suara yang dikeluarkan saat merasa terancam. Beberapa ciri ular berbisa adalah
bentuk kepala segitiga, ukuran gigi taring kecil, dan pada luka bekas gigitan
terdapat bekas taring.
Tabel 1.
Perbedaan Ular Berbisa dan Ular Tidak Berbisa
Tidak berbisa
|
Berbisa
|
|
Bentuk Kepala
|
Bulat
|
Elips, segitiga
|
Gigi Taring
|
Gigi Kecil
|
2 gigi taring besar
|
Bekas Gigitan
|
Lengkung seperti U
|
Terdiri dari 2 titik
|
Warna
|
Warna-warni
|
Gelap
|
Besar ular
|
Sangat bervariasi
|
Sedang
|
Pupil ular
|
bulat
|
elips
|
Ekor ular
|
Bersisik
ganda
|
Bentuk
sisik tunggal
|
Agresifitas
|
Mematuk
berulang dan membelit sampai
tidak berdaya
|
Mematuk 1 atau 2 kali
|
Bisa Ular
Bisa adalah suatu
zat atau substansi yang berfungsi untuk melumpuhkan mangsa dan sekaligus juga
berperan pada sistem pertahanan diri. Bisa tersebut merupakan ludah yang termodifikasi,
yang dihasilkan oleh kelenjar khusus. Kelenjar yang mengeluarkan bisa merupakan
suatu modifikasi kelenjar ludah parotid yang terletak di setiap bagian bawah
sisi kepala di belakang mata. Bisa ular tidak hanya terdiri atas satu substansi
tunggal, tetapi merupakan campuran kompleks, terutama protein, yang memiliki
aktivitas enzimatik5.
Komposisi Bisa
Ular
Bisa ular mengandung lebih dari 20 unsur penyusun,
sebagian besar adalah protein, termasuk enzim dan racun polipeptida. Berikut
beberapa unsur bisa ular yang memiliki efek klinis:
a. Enzim prokoagulan (Viperidae) dapat menstimulasi pembekuan darah namun dapat
pula menyebabkan darah tidak dapat berkoagulasi. Bisa dari ular Russel
mengandung beberapa prokoagulan yang berbeda dan mengaktivasi langkah berbeda
dari kaskade pembekuan darah. Akibatnya adalah terbentuknya fibrin di aliran
darah. Sebagian besar dapat dipecah secara langsung oleh sistem fibrinolitik
tubuh. Segera, dan terkadang antara 30 menit setelah gigitan, tingkat faktor
pembekuan darah menjadi sangat rendah (koagulopati konsumtif) sehingga darah
tidak dapat membeku.
b. Haemorrhagins (zinc
metalloproteinase) dapat merusak endotel yang meliputi pembuluh darah dan
menyebabkan perdarahan sistemik spontan (spontaneous
systemic haemorrhage).
c. Racun sitolitik atau nekrotik – mencerna hidrolase (enzim proteolitik dan
fosfolipase A) racun polipentida dan
faktor lainnya yang meningkatkan permeabilitas membran sel dan menyebabkan
pembengkakan setempat. Racun ini juga dapat menghancurkan membran sel dan
jaringan.
d. Phospholipase A2 haemolitik and myolitik – ennzim ini dapat menghancurkan membran sel,
endotel, otot lurik, syaraf serta sel darah merah.
e. Phospolipase A2 Neurotoxin pre-synaptik (Elapidae dan beberapa Viperidae) – merupakan
phospholipases A2 yang merusak ujung syaraf, pada awalnya melepaskan transmiter
asetilkolin lalu meningkatkan pelepasannya.
f. Post-synaptic neurotoxins (Elapidae) –polipeptida ini bersaing dengan asetilkolin untuk
mendapat reseptor di neuromuscular junction dan menyebabkan paralisis yang
mirip seperti paralisis kuraonium2
Bisa ular terdiri dari beberapa
polipeptida yaitu fosfolipase A, hialuronidase, ATP-ase, 5 nukleotidase, kolin
esterase, protease, fosfomonoesterase, RNA-ase, DNA-ase. Enzim ini menyebabkan
destruksi jaringan lokal, bersifat toksik terhadap saraf, menyebabkan hemolisis
atau pelepasan histamin sehingga timbul reaksi anafilaksis. Hialuronidase
merusak bahan dasar sel sehingga memudahkan penyebaran racun6.
Sifat Bisa Ular
Berdasarkan patofisiologis yang
dapat terjadi pada tubuh korban, efek bisa ular dapat dibedakan menjadi:
a.
Bisa hemotoksik, yaitu bisa yang mempengaruhi jantung dan sistem
pembuluh darah. Bisa ular yang bersifat racun terhadap darah, yaitu bisa ular
yang menyerang dan merusak (menghancurkan) sel-sel darah merah dengan jalan
menghancurkan stroma lecethine (dinding sel darah merah), sehinggga sel darah
merah menjadi hancur dan larut (hemolysis) dan keluar menembus
pembuluh-pembuluh darah, mengakibatkan timbulnya perdarahan pada selaput mukosa
(lendir) pada mulut, hidung, tenggorokan, dan lain-lain.
b.
Bisa neurotoksik, yaitu bisa yang mempengaruhi sistem saraf dan otak.
Yaitu bisa ular yang merusak dan melumpuhkan jaringan-jaringan sel saraf
sekitar luka gigitan yang menyebabkan jaringan-jaringan sel saraf tersebut mati
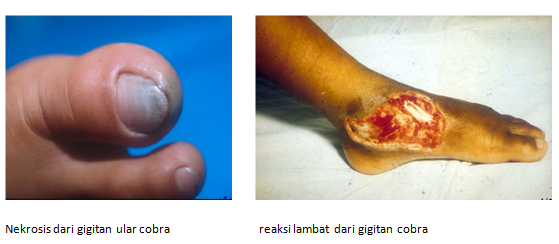
dengan tanda-tanda kulit sekitar luka tampak kebiruan dan hitam (nekrotik).
Penyebaran dan peracunan selanjut nya mempengaruhi susunan saraf pusat dengan
jalan melumpuhkan susunan saraf pusat, seperti saraf pernapasan dan jantung.
Penyebaran bisa ular ke seluruh tubuh melalui pembuluh limfe.
c.
Bisa sitotoksik, yaitu bisa yang hanya bekerja pada lokasi gigitan.
Bisa ular diproduksi dan disimpan
dalam sepasang kelenjar yang berada di bawah mata. Bisa dikeluarkan dari taring
berongga yang terletak di rahang atasnya. Taring ular dapat tumbuh hingga 20 mm
pada rattlesnake besar. Dosis bisa ular tiap gigitan bergantung pada waktu yang
terlewati sejak gigitan pertama, derajat ancaman yang diterima ular, serta
ukuran mangsanya. Lubang hidung merespon terhadap emisi panas dari mangsa, yang
dapat memungkinkan ular untuk mengubah jumlah bisa yang dikeluarkan.
Bisa biasanya berupa cairan. Protein
enzimatik pada bisa menyalurkan bahan-bahan penghancurnya. Protease,
kolagenase, dan arginin ester hidrolase telah diidentifikasi pada bisa pit
viper. Efek lokal dari bisa ular merupakan penanda potensial untuk kerusakan
sistemik dari fungsi sistem organ. Salah satu efeknya adalah perdarahan lokal,
koagulopati biasanya tidak terjadi saat venomasi. Efek lainnya, berupa edema
lokal, meningkatkan kebocoran kapiler dan cairan interstitial di paru-paru.
Mekanisme pulmoner dapat berubah
secara signifikan. Efek akhirnya berupa kematian sel yang dapat meningkatkan
konsentrasi asam laktat sekunder terhadap perubahan status volume dan
membutuhkan peningkatan minute ventilasi. Efek blokade neuromuskuler dapat
menyebabkan perburukan pergerakan diafragma. Gagal jantung dapat disebabkan
oleh asidosis dan hipotensi. Myonekrosis disebabkan oleh myoglobinuria dan
gangguan ginjal7.
Tanda Dan Gejala Gigitan Ular Berdasarkan Jenis Ular
A.
Gigitan Elapidae
- Semburan kobra pada mata dapat menimbulkan rasa sakit yang berdenyut, kaku pada kelopak mata, bengkak di sekitar mulut.
- Gambaran sakit yang berat, melepuh, dan kulit rusak
- Setelah digigit ular
a.
15 menit : muncul gejala sistemik
b.
10 jam : paralisis otot-otot wajah, bibir, lidah, tenggorokan, sehingga
sukar berbicara, susah menelan, otot lemas, ptosis, sakit kepala, kulit dingin,
muntah, pandangan kabur, parestesia di sekitar mulut. Kematian dapat terjadi
dalam 24 jam.
B.
Gigitan Viporidae/Crotalidae
Enzim prokoagulan viperidae dapat
menstimulasi pembekuan darah namun menyebabkan penurunan koagulasi darah.
Contohnya racun Russell viper mengandung beberapa prokoagulan yang mengaktifasi
kaskade pembekuan darah. Hasilnya menyebabkan pembentukan fibrin dalam darah.
Yang kemudian didegradasi oleh system fibrinolitik tubuh, sehingga system
fibrinolitik tubuh jumlahnya berkurang karena konsumsi tersebut atau
consumption coagulopathy. Efek racun viper yang lain menyebabkan efek lokal
yang hebat seperti nyeri, bengkak, bula, bengkak, nekrosis dan kecenderungan
perdarahan sistemik.
- Gejala lokal timbul dalam 15 menit, setelah beberapa jam berupa bengkak di dekat gigitan yang menyebar ke seluruh anggota tubuh.
- Gejala sistemik muncul setelah 5 menit atau setelah beberapa jam
- Keracunan berat ditandai dengan pembengkakan di atas siku dan lutut dalam waktu 2 jam atau ditandai dengan perdarahan hebat.

C.
Gigitan Hydropiridae
- Segera timbul sakit kepala, lidah terasa tebal, berkeringat, dan muntah.
- Setelah 30 menit sampai beberapa jam biasanya timbul kaku dan nyeri menyeluruh, dilatasi pupil, spasme otot rahang, paralisis otot, mioglobinuria yang ditandai dengan urin berwarna coklat gelap (penting untuk diagnosis), kerusakan ginjal, serta henti jantung.
Diagnosa
A.
Anamnesis
Anamnesis yang
tepat seputar gigitan ular serta progresifitas gejala dan tanda baik lokal dan
sistemik merupakan hal yang sangat penting.
Empat pertanyaan
awal yang bermanfaat :
1.
Pada bagian tubuh mana anda terkena gigitan ular?
Dokter dapat melihat secara cepat bukti bahwa pasien
telah digigit ular (misalnya, adanya bekas taring) serta asal dan perluasan
tanda envenomasi lokal.
2.
Kapan dan pada saat apa anda terkena gigitan ular?
Perkiraan tingkat keparahan envenomasi bergantung
pada berapa lama waktu berlalu sejak pasien terkena gigitan ular. Apabila
pasien tiba di rumah sakit segera setelah terkena gigitan ular, bisa didapatkan
sebagian kecil tanda dan gejala walaupun sejumlah besar bisa ular telah
diinjeksikan. Bila pasien digigit ular saat sedang tidur, kemungkinan ular yang
menggigit adalah Kraits (ular berbisa), bila di daerah persawahan, kemungkinan
oleh ular kobra atau russel viper (ular berbisa), bila terjadi saat memetik
buah, pit viper hijau (ular berbisa), bila terjadi saat berenang atau saat
menyebrang sungai, kobra (air tawar), ular laut (laut atau air payau).
3. Perlakuan terhadap ular yang telah
menggigit anda?
Ular yang telah menggigit pasien seringkali langsung
dibunuh dan dijauhkan dari pasien. Apabila ular yang telah menggigit berhasil
ditemukan, sebaiknya ular tersebut
dibawa bersama pasien saat datang ke rumah sakit, untuk memudahkan identifikasi
apakah ular tersebut berbisa atau tidak. Apabila spesies terbukti tidak
berbahaya (atau bukan ular sama sekali) pasien dapat segera ditenangkan dan
dipulangkan dari rumah sakit.
4. Apa yang anda rasakan saat ini?
Pertanyaan ini dapat membawa dokter pada analisis
sistem tubuh yang terlibat. Gejala gigitan ular yang biasa terjadi di awal
adalah muntah. Pasien yang mengalami trombositopenia atau mengalami gangguan
pembekuan darah akan mengalami perdarahan dari luka yang telah terjdi lama.
Pasien sebaiknya ditanyakan produksi urin serta warna urin sejak terkena
gigitan ular. Pasien yang mengeluhkan kantuk, kelopak mata yang serasa
terjatuh, pandangan kabur atau ganda, kemungkinan menandakan telah beredarnya
neurotoksin.
Pemeriksaan fisik
Pemeriksaan
Tanda Vital harus selalu dilakukan. Kemudian dicari tanda bekas gigitas oleh
ular berbisa. Tidak semua ular berbisa pada waktu menggigit menginjeksikan bisa
pada korbannya. Orang yang digigit ular, meskipun tidak ada bisa yang
diinjeksikan ke tubuhnya dapat menjadi panik, nafas menjadi cepat, tangan dan
kaki menjadi kaku, dan kepala menjadi pening. Gejala dan tanda-tanda gigitan
ular akan bervariasi sesuai spesies ular yang menggigit dan banyaknya bisa yang
diinjeksikan pada korban. Gejala dan tanda-tanda tersebut antara lain adalah
tanda gigitan taring (fang marks), nyeri lokal, pendarahan lokal, memar,
pembengkakan kelenjar getah bening, radang, melepuh, infeksi lokal, dan
nekrosis jaringan (terutama akibat gigitan ular dari famili Viperidae). Tanda
dan Gejala Lokal pada daerah gigitan:
- Tanda gigitan taring (fang marks)
- Nyeri lokal
- Perdarahan lokal
- Kemerahan
- Limfangitis
- Pembesaran kelenjar limfe
- Inflamasi (bengkak, merah, panas)
- Melepuh
- Infeksi lokal, terbentuk abses
- Nekrosis
Tanda dan gejala
sistemik2 :
a.
Umum (general)
Mual, muntah, nyeri perut, lemah, mengantuk, lemas.
b.
Kardiovaskuler
(viperidae)
Gangguan penglihatan, pusing, pingsan, syok,
hipotensi, aritmia jantung, edema paru, edema konjunctiva (chemosis)
c.
Perdarahan dan
gangguan pembekuan darah (Viperidae)
Perdarahan yang berasal dari luka yang baru saja terjadi
(termasuk perdarahan yang terus-menerus dari bekas gigitan (fang marks) dan
dari luka yang telah menyembuh sebagian (oldrus-mene
partly-healed wounds), perdarahan sistemik spontan – dari gusi, epistaksis,
perdarahan intrakranial (meningism, berasal dari perdarahan subdura, dengan
tanda lateralisasi dan atau koma oleh perdarahan cerebral), hemoptisis,
perdarahan perrektal (melena), hematuria, perdarahan pervaginam, perdarahan
antepartum pada wanita hamil, perdarahan mukosa (misalnya konjunctiva), kulit
(petekie, purpura, perdarahan diskoid, ekimosis), serta perdarahan retina.
d.
Neurologis
(Elapidae, Russel viper)
Mengantuk, parestesia, abnormalitas pengecapan dan
pembauan, ptosis, oftalmoplegia eksternal, paralisis otot wajah dan otot
lainnya yang dipersarafi nervus kranialis, suara sengau atau afonia,
regurgitasi cairan melaui hidung, kesulitan untuk menelan sekret, paralisis
otot pernafasan dan flasid generalisata.
e. Destruksi otot Skeletal ( sea snake, beberapa
spesies kraits, Bungarus niger and B. candidus, western Russell’s
viper Daboia russelii)
Nyeri
seluruh tubuh, kaku dan nyeri pada otot, trismus, myoglobinuria, hiperkalemia,
henti jantung, gagal ginjal akut.
f. Sistem
Perkemihan
Nyeri
punggung bawah, hematuria, hemoglobinuria, myoglobinuria, oligouria/anuria,
tanda dan gejala uremia ( pernapasan asidosis, hiccups, mual, nyeri pleura, dan
lain-lain)
g. Gejala
endokrin
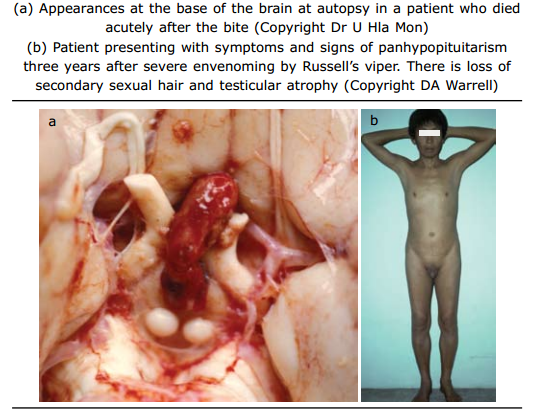
Insufisiensi
hipofisis/kelenjar adrenal yang disebabkan infark hipofisis anterior. Pada fase
akut : syok, hipoglikemia. Fase kronik (beberapa bulan hingga tahun setelah
gigitan) : kelemahan, kehilangan rambut seksual sekunder, kehilangan libido,
amenorea, atrofi testis, hipotiroidism
Penatatalaksanaan
1 1. Pertolongan pertama
Tujuan
dari pertolongan pertama ini adalah untuk mengurangi penyerapan racun (bisa
ular), bantuan hidup dasar, dan mencegah komplikasi lebih lanjut. Hal-hal yang
harus dilakukan antara lain :
a. Tenangkan
korban, karena panik akan membuat racun lebih cepat terserap
b. Imobilisasi
ekstremitas yang terkena gigitan dengan bidai atau ikat dengan kain (untuk
memperlambat penyerapan racun)
c. Gunakan
balut yang kuat, hal tersebut akan mengurangi penyerapan racun yang bersifat
neurotoksin, namun jangan gunakan pada gigitan yang menyebabkan nekrosis
d. Jangan
melakukan intervensi apapun pada luka, termasuk menginsisi, kompres dengan es,
ataupun pemberian obat apapun
e. Tidak direkomendasikan untuk mengikat arteri
(pembuluh darah di proksimal lesi)
f. Selalu
utamakan keselamatan diri. Jangan mencoba membunuh ular yang menggigit. Bila
sudah mati, bawa ular ke RS untuk identifikasi 3
2 2.
Perawatan Di Rumah Sakit
Hal-hal
yang harus dilakukan di RS antara lain :
a. Lakukan
pemeriksaan klinis secara cepat dan resusitasi termasuk ABC (airway, breathing,
circulation), penilaian kesadaran, dan monitoring tanda vital
b. Buat
akses intravena, beri oksigen dan resusitasi lain jika diperlukan
c. Lakukan
anamnesa yang meliputi bagian tubuh mana yang tergigit, waktu terjadinya
gigitan dan jenis ular
d. Lakukan
pemeriksaan fisik :
-
Bagian yang digigit untuk mencari bekas
gigitan (fang marks), walaupun terkadang bekas tersebut tidak tampak, bengkak
ataupun nekrosis
-
Palpasi arteri di distal lesi (untuk
mengetahui ada tidaknya kompartemen sindrom)
-
Cari tanda-tanda perdarahan (gusi
berdarah, perdarahan konjungtiva, perdarahan di tempat gigitan)
-
Cari tanda-tanda neurotoksisitas seperti
ptosis, oftalmoplegi, paralisis bulbar, hingga paralisis dari otot-otot
pernapasan
-
Khusus untuk ular laut terdapat tanda
rigiditas pada otot
-
Pemeriksaan urin untuk mioglobinuri
e. Lakukan
pemeriksaan darah yang meliputi pemeriksaan darah rutin, tes fungsi ginjal,
PPT/PTTK, tes golongan darah dan cross match
f. Anamnesa
ulang mengenai riwayat imunisasi, beri anti tetanus toksoid jika merupakan
indikasi
g. Rawat
inap paling tidak selama 24 jam (kecuali jika ular yang menggigit adalah jenis
ular yang tidak berbisa)
3 3. Terapi Dengan Anti Venom
Satu
satunya terapi spesifik terhadap bisa ular adalah dengan anti venom. Pemberian
seawal mungkin akan memberikan hasil yang lebih baik. Terapi ini dapat
diberikan jika tanda tanda penyebaran bisa secara sistemik ada. Untuk efek
lokal, anti venom biasanya tidak efektif jika diberikan lebih dari 1 jam.
Indikasi
pemberian anti venom antara lain :
a. Abnormalitas
hemostatik, misalnya perdarahan sistemik spontan dan trombositopeni
(<100000)
b. Neurotoksisitas
c. Gangguang
kardiovaskuler (hipotensi atau syok)
d. Rhabdomiolisis
generalisata (rasa nyeri pada otot)
e. Gagal
ginjal akut
f. Efek
lokal yang signifikan, seperti misalnya pembengkakan lokal lebih dari setengah
besar ekstremitas yang terkena, nekrosis atau hematom yang luas, atau bengkak
yang membesar dengan cepat
g. Temuan
laboratorium seperti anemia, trombositopeni, leukositosis, peningkatan enzim
hepar, hiperkalemia, dan mioglobinuri
Pilihan
Anti Venom:
a. Jika
jenis ular diketahui, usahakan pemberian anti venom yang spesifik (monovalen)
karena akan lebih efektif dan efek samping yang lebih sedikit
b. Jika
jenis ular tidak diketahui, manifestasi klinis mungkin dapat digunakan untuk
memperkirakan jenis ular :
-
Pembengkakan local dengan tanda kelainan
neurologis = ular kobra/elapidae
-
Pembengkakan local yang ekstensif dengan
perdarahan = ular tanah/ viperidae
c. Anti
venom polivalen jika belum jelas
Jumlah
pemberian biasanya berdasar empirik. Rekomendasi pemberian dari pabrik yang ada
biasanya berdasarkan uji pada binatang
a. Ulang
pemberian anti venom hingga tanda tandanya hilang
b. Pemberian
melalui rute intra vena. Larutkan anti venom pada cairan isotonic (5-10
ml/kgBB, pada anak yang lebih besar atau orang dewasa larutkan dalam 500 ml)
dan infus seluruhnya dalam 1 jam
c. Infus
dapat dihentikan bila gejala menghilang walaupun dosis yang direkomendasikan
belum habis
d. Jangan
lakukan uji sensitivitas
e. Jangan
lakukan injeksi di tempat lesi
f. Persiapkan
adrenalin, kortikosteroid, antihistamin, dan peralatan resusitasi jika terjadi
reaksi alergi
g.
Dosis pertama
sebanyak 2 vial @5 ml sebagai larutan 2% dalam NaCl dapat diberikan sebagai
infus dengan kecepatan 40-80 tetes per menit, lalu diulang setiap 6 jam.
Apabila diperlukan (misalnya gejala-gejala tidak berkurang atau bertambah)
antiserum dapat diberikan setiap 24 jam sampai maksimal (80-100 ml). Antiserum yang
tidak diencerkan dapat diberikan langsusng sebagai suntikan intravena dengan
sangat perlahan-lahan. Dosis untuk anak-anak sama atau lebih besar daripada
dosis untuk dewasa. Cara lain adalah dengan menyuntikkan 2,5 ml secara
infiltrasi di sekitar luka dan 2,5 ml diinjeksikan secara intramuskuler atau
intravena. Pada kasus berat dapat diberikan dosis yang lebih tinggi. Penderita
harus diamati selama 24 jam untuk reaksi anafilaktik
Reaksi
Anti Venom
Terdapat
3 tipe reaksi terhadap pemberian anti venom yang mungkin terjadi :
a. Reaksi
anafilaktik tipe cepat
-
Terjadi 10-180 menit setelah pemberian
anti venom
-
Gejala meliputi : gatal, urtikaria,
nausea, muntah, dan palpitasi hingga reaksi anafilaktik yang berat seperti
hipotensi, bronkospasme dan udema laring
-
Jika terjadi hal seperti itu, hentikan
pemberian anti venom, berikan adrenalin IM (0,01 ml/kgBB), antihistamin (misal
klorfeniramin 0,2 mg/kg), dan cairan resusitasi
-
Jika reaksinya ringan, pemberian anti
venom dapat dilanjutkan namun dengan dosis dan kecepatan yang lebih rendah
b. Reaksi
pirogenik
-
Terjadi 1-2 jam setelah pemberian,
dikarenakan endotoksin dalam anti venom
-
Gejala meliputi demam, kaku, muntah,
takikardia dan hipotensi
-
Tatalaksana seperti pada kasus diatas
-
Bila demam dapat diberikan parasetamol
c. Reaksi
tipe lambat
-
Terjadi kurang lebih seminggu kemudian
-
Gejala serum like illness : demam,
atralgia, limfadenopati
-
Atasi dengan pemberian antihistamin
(klorfeniramin 0,2 mg/kgBB/hari dibagi dalam 5 dosis
-
Jika berat, beri prednisolon oral (0,7-1
mg/kgBB/hari) selam 5-7 hari
4. Terapi Suportif
a. Bersihkan
luka dengan antiseptic
b. Analgesic
c. Antibiotik
bila luka terkontaminasi atau nekrosis
d. Pemberian
Anti Tetanus
e. Awasi
kejadian kompartemen syndrome—nyeri, bengkak, perabaan distal dingin, dan
paresis
f. Buang
jaringan nekrosis
g. Atasi
keadaan gagal ginjal akut
Kesalahan Dalam Penatalaksanaan
a. Memberikan
anti venom pada semua kasus gigitan ular
Tidak semua gigitan
ular membutuhkan anti venom, kira-kira 30% dari gigitan ular kobra, dan 50%
karena ular tanah tidak memerlukan anti venom. Selain mahal, anti venom dapat
menyebabkan reaksi anafilaktik yang serius pada pasien. Sebaiknya anti venom
hanya diberikan pada pasien dimana manfaatnya lebih besar dari pada resikonya
b. Menunda
memberikan anti venom
Anti bisa ular harus
diberikan sesegera mungkin, bahkan pada pusat pelayanan kesehatan tingkat
pertama sebelum dirujuk ke fasilitas kesehatan yang lebih lengkap
c. Pemberian
anti venom polivalen pada semua jenis gigitan ular
Anti bisa ular yang
polivalen tidak dapat mencakup semua jenis ular. Selalu perhatikan label dari
pabrik saat hendak menggunakan
d. Pemberian
dosis yang lebih kecil pada anak-anak
Dosis berdasarkan
jumlah racun yang masuk, bukan berdasarkan berat badan
e. Pemberian
terapi pendahuluan dengan kortikosteroid atau antihistamin
Terapi ini diberikan
pada meraka yang mendapat terapi anti bisa ular, karena gigitan ular tidak
menyebabkan reaksi alergi.
Monitoring
·
Keadaan
umum dan vital sign, tanda envenomasi (keracunan) bisa ular, pemeriksaan
penunjang. Untuk kasus gigitan kering (bisa tidak diinjeksikan) dari
ular viper, observasi di Instalasi gawat Darurat selama 8-10 jam, dilanjutkan
observasi di ruangan.
·
Pasien dengan tanda envenomasi (keracunan) yang
berat membutuhkan perawatan khusus di ICU untuk pemberian produk-produk darah,
menyediakan monitoring yang invasif, dan memastikan proteksi jalan nafas.
·
Observasi untuk gigitan ular koral minimal
selama 24 jam.
·
Evaluasi serial untuk penderajatan lebih lanjut
dan untuk menyingkirkan sindroma kompartemen.
- Ukur tekanan
kompartemen setiap 30-120 menit.
- Fasciotomi
diindikasikan untuk tekanan yang lebih dari 30-40 mmHg. Tergantung dari derajat
keparahan gigitan, pemeriksaan darah lebih lanjut mungkin dibutuhkan, seperti
waktu pembekuan darah, jumlah trombosit, dan level fibrinogen
DAFTAR PUSTAKA
1)
De Jong W., 1998. Buku Ajar Ilmu Bedah. EGC:
Jakarta Depkes. 2001. Penatalaksanaan gigitan ular berbisa.
2)
Depkes. 2001. Penatalaksanaan gigitan ular berbisa. Dalam SIKer,
Dirjen POM Depkes RI. Pedoman pelaksanaan keracunan untuk rumah sakit.
3)
Daley.B.J., 2006. Snakebite. Department of
Surgery, Division of Trauma and Critical Care, University of Tennessee School
of Medicine. www.eMedicine.com.
4)
Daley, Brian James MD. 2010. Snake bite :
patophysiology. Available from : http://emedicine.medscape.com/article/168828-overview#a0104
5)
Emedicine Health. 2005. Snakebite.
available from : http://www.emedicinehealth.com/snakebite/article_em.htm#Snakebite
6)
Gold, Barry
S.,Richard C. Dart.Robert Barish. 2002. Review Article : Current Concept Bites Of
Venomous Snakes. N Engl J
Med, Vol. 347, No. 5·August 1, 2002
7)
Hafid, Abdul, dkk., 1997. Bab 2 :
Luka, Trauma, Syok, Bencana : Gigitan Ular. Buku Ajar Ilmu Bedah, Edisi
Revisi, EGC : Jakarta. Hal. 99-100
8)
Kasturiratne A, Wickremasinghe AR, de Silva N, Gunawardena NK,
Pathmeswaran A, et al. 2008. The Global
Burden of Snakebite: A Literature Analysis and Modelling Based on Regional
Estimates of Envenoming and Deaths. PLoS Med 5(11): e218.
doi:10.1371/journal.pmed.0050218
9)
SMF Bedah RSUD DR. R.M. Djoelham Binjai. 2000. Gigitan Hewan. Availabke from : www.scribd.com/doc/81272637/Gigitan-Hewan
10)
Sentra Informasi Keracunan Nasional Badan POM,
2012. Penatalaksanaan Keracunan Akibat Gigitan Ular Berbisa. Available
from : www.pom.id
(diakses pada 30 Maret 2012)
11)
Sudoyo, A.W., 2006. Buku Ajar Ilmu Penyakit
Dalam. Pusat Penerbitan Departemen Ilmu Penyakit Dalam. Fakultas Kedokteran
Universitas Indonesia.
12)
Wangoda R., Watmon B. Kisige M. 2002. Snakebite
Management : Experience From Gulu Regional Hospital Uganda.
13)
Warrell, D.A., 1999. Guidelines for the Clinical
Management of Snake Bite in the South-East Asia Region. World Health
Organization. Regional Centre for Tropical Medicine, Faculty of Tropical
Medicine, Mahidol University, Thailand.
14)
Warrell,D.A., 2005. Treatment of bites by adders
and exotic venomous snakes. BMJ 2005; 331:1244-1247 (26 November),
doi:10.1136/bmj.331.7527.1244. www.bmj.com.
15)
WHO. 2005. Guidelines for The Clinical
Management of Snake Bite in The South East Asia Region.